Was versteht man unter Mangelernährung?
Mangelernährung, auch als „Malnutrition“ oder „Unterernährung“ bezeichnet, wird nach aktuellen Leitlinien als ein Zustand definiert, der aus einer mangelnden Zufuhr oder Aufnahme von Energie und Nährstoffen über die Nahrung entsteht, zu einer veränderten Körperzusammensetzung führt und mit messbaren Veränderungen körperlicher und mentaler Funktionen verbunden ist. Als Folge verschlechtern sich die Prognose und der klinische Krankheitsverlauf. Mangelernährung kann als Folge von Hungern, Krankheit oder fortgeschrittenem Alter – allein oder in Kombination – entstehen.
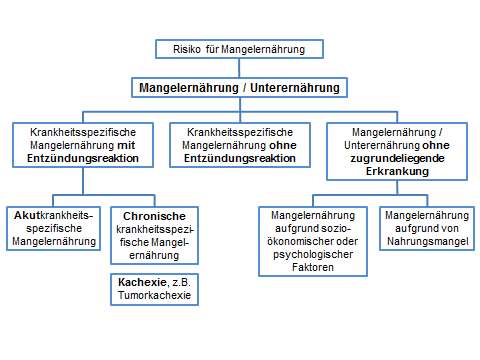
In Abhängigkeit vom gleichzeitigen Vorliegen einer Krankheit bzw. einer Entzündungsreaktion wird die Mangelernährung weiter klassifiziert, um der Komplexität der Stoffwechselveränderungen gerecht zu werden und eine geeignete Behandlung ableiten zu können (siehe Abbildung 1).
1. Krankheitsspezifische Mangelernährung mit Entzündungsreaktion
Die Entzündungsantwort auf die zugrundeliegende Erkrankung führt zu einer katabolen Stoffwechsellage, die durch Anorexie, reduzierte Nahrungszufuhr, Gewichtsverlust und Muskelabbau charakterisiert ist
1.1 Chronische krankheitsspezifische Mangelernährung, auch Kachexie genannt
Als Hauptmerkmal tritt ein relevanter Gewichtsverlust auf. Patienten haben einen niedrigen Body Mass Index (BMI) und eine verminderte Muskelmasse und Muskelfunktion und gleichzeitig erhöhte Entzündungsparameter. Hauptsächlich betroffen sind Patienten mit chronischen Erkrankungen im Endstadium wie Krebserkrankungen, chronisch obstruktive Lungenerkrankungen, chronische Nierenerkrankungen u. a. Bei diesen Krankheitsbildern müssen Behandlung der Grunderkrankung und bedarfsgerechte Ernährungstherapie Hand in Hand gehen.
1.2 Akutkrankheitsspezifische Mangelernährung
Betrifft Patienten auf Intensivstation mit akuter Erkrankung, Trauma (Entzündungen, Verbrennungen, Verletzungen) oder nach großen operativen Eingriffen. Durch die entzündungsfördernde Stoffwechsellage, Bettlägerigkeit und keine oder nur geringe Nahrungszufuhr kommt es zu einem schnellen Abbau an Energie- und Nährstoffspeichern im Körper. Hier muss sofort ernährungstherapeutisch, meist mit Gabe künstlicher Ernährung, gehandelt werden.
2. Krankheitsspezifische Mangelernährung ohne Entzündungsreaktion
Hier bedingt die Grunderkrankung eine eingeschränkte Nahrungszufuhr durch Dysphagiehttps://www.station-ernaehrung.de/typo3/ als Folge von Obstruktionen, neurologischen Erkrankungen wie Schlaganfall, oder Morbus Parkinson u.a. Auch psychiatrische Erkrankungen wie eine Anorexia nervosa oder Depressionen, ein Kurzdarmsyndrom nach ausgeprägter Darmentfernung gehören zu dieser Art von Mangelernährung. Hier muss die Ernährung an die durch die Grunderkrankung vorgegebenen Bedingungen angepasst werden, z. B. mit pürierter Kost bei Dysphagie.
3. Mangelernährung / Unterernährung ohne zugrundeliegende Erkrankung
Die Hauptursache diese Form der Mangelernährung ist Nahrungsmangel, wie er in Entwicklungsländern oder in Situationen schlechter Pflege, unzureichendem Zahnstatus, Trauer, Vernachlässigung u. a. vorkommt. Hier kann eine Verbesserung der Rahmenbedingungen der erste Schritt zu einer Verbesserung der Ernährungssituation sein.
Mangelernährung ist ein häufiges Problem bei Patienten in stationärer Behandlung. In den vergangenen Jahren wurde das Vorliegen einer Mangelernährung bei stationär behandelten Patienten in zahlreichen Studien systematisch untersucht. Abhängig von der zugrunde liegenden Erkrankung, dem Alter der Patienten und der verwendeten Untersuchungsmethode sind bei Krankenhausaufnahme zwischen 20 und 60 Prozent der Patienten mangelernährt.
Risikogruppen für Mangelernährung:
• alte Menschen
• Patienten mit Tumorerkrankungen
• Patienten mit Erkrankungen des Verdauungstraktes
• Patienten mit schwerwiegender Grunderkrankung (hohe Anzahl an Medikamenten)
Die Daten der multizentrischen Deutschen Mangelernährungsstudie bei 1884 Patienten zeigen, dass besonders Patienten auf geriatrischen (56 Prozent), onkologischen (38 Prozent) und gastroenterologischen (33 Prozent) Stationen bereits bei Aufnahme in die Klinik von einer Mangelernährung betroffen sind. In Krankenhäusern der Regelversorgung ist der Anteil der als mangelernährt einzustufenden Patienten mit 25 bis 35 Prozent höher als in universitären Zentren mit 15 bis 20 Prozent.
Mit zunehmendem Alter steigt der Anteil mangelernährter Patienten von unter 10 Prozent bei den 18- bis 29-Jährigen auf 60 Prozent bei den über 80-Jährigen. Patienten mit schweren Erkrankungen und hohem Medikamentenkonsum sind ebenfalls häufiger mangelernährt als Patienten, die weniger Medikamente einnehmen. Auch soziale Faktoren wie zum Beispiel das Alleinleben beeinflussen das Mangelernährungsrisiko.
Da oft schon bei Aufnahme eine Mangelernährung vorliegt, sollte der Erfassung des Ernährungszustandes bereits im ambulanten Bereich und im Verlauf der Erkrankung mehr Aufmerksamkeit zukommen.
In frühen Stadien sind die Symptome einer Mangelernährung häufig unspezifisch, wie zum Beispiel Blässe, Schwäche oder Leistungsminderung.
Leitsymptom: ungewollter Gewichtsverlust
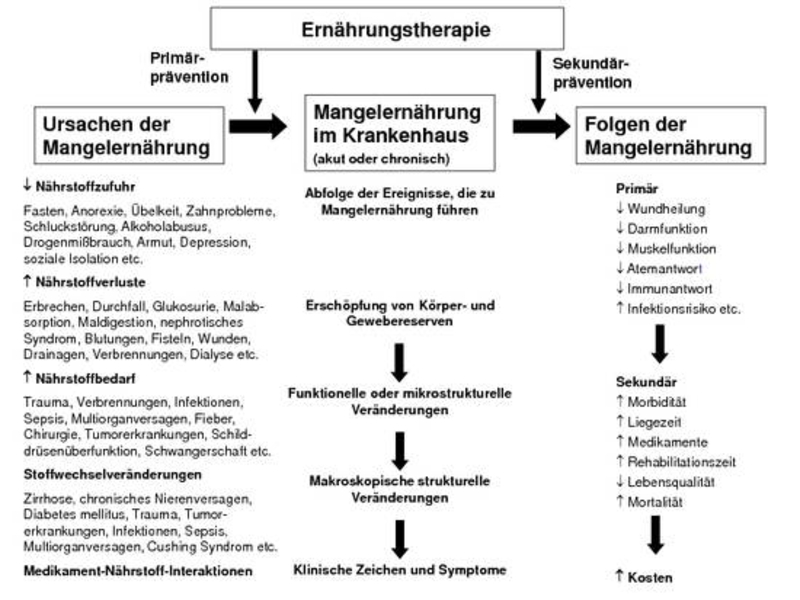
Leitsymptom einer Mangelernährung ist ein ungewollter Gewichtsverlust, der auf eine negative Energiebilanz und einen Abbau von Fett- und/ oder Muskelmasse hinweist. Ein Gewichtsverlust von mehr als 10 Prozent des Körpergewichtes innerhalb von sechs Monaten ist mit einem ungünstigen Krankheitsverlauf des Patienten assoziiert. Bei den Mikronährstoffen, für die im Körper große Speicher vorhanden sind wie beispielsweise Vitamin A oder B12, kommt es erst verzögert zu Mangelerscheinungen, da Phasen unzureichender Zufuhr kompensiert werden können. Abbildung 2 zeigt die Abfolge der Ereignisse, die zu einer Mangelernährung führen können. Sind Körper- und Gewebereserven erschöpft, kommt es zuerst zu Störungen in Funktion und Mikrostruktur von Geweben. Besteht der Mangel weiter, zeigen sich sichtbare strukturelle Veränderungen wie der Schwund von Muskelfasern. Erst bei einem ausgeprägten Mangel treten je nach Nährstoff spezifische klinische Symptome auf.
Tabelle über klinische Symptome, die auf einen spezifischen Nährstoffmangel hinweisen können.
Nach den Leitlinien der DGEM soll die Erfassung des Ernährungszustandes Bestandteil jeder medizinischen Untersuchung sein. Es existiert jedoch kein allgemein gültiger Goldstandard, der alle Aspekte der Mangelernährung gleichermaßen erfasst. Deshalb werden unterschiedliche Methoden eingesetzt, um Patienten mit einem Risiko für eine Mangelernährung rechtzeitig zu erkennen und eine adäquate Ernährungstherapie durchzuführen.
Erfassung des Ernährungszustandes
• Körpergewicht, Body Mass Index (BMI) und Gewichtsverlauf
Körpergewicht, Body Mass Index (BMI) und Gewichtsverlauf sind wichtige medizinische Kenngrößen für die Einschätzung des Ernährungszustandes und sollten deshalb routinemäßig erfasst werden. Körpergewicht und Körpergröße sind ohne großen apparativen Aufwand zu messen. Daraus ist der Body Mass Index (BMI = Körpergewicht [kg] / Körpergröße ² [m²]) einfach zu errechnen.
Bei einem BMI unter 18,5 kg/m² liegt nach der WHO-Definition Untergewicht vor, ein BMI zwischen 18,5 und 24,9 kg/m² liegt im Normalbereich. Bei Senioren werden häufig abweichende BMI-Einteilungen verwendet. Dementsprechend wird bei einem BMI von unter 20 kg/m² schon von einer Mangelernährung gesprochen. Je nach Einteilung gelten Senioren mit einem BMI zwischen 20 und 22 kg/m² bzw. 20 und 24 kg/m² als gefährdet. Der BMI ermöglicht aufgrund seiner Korrelation zum Körperfettanteil eine grobe Einschätzung der Körperzusammensetzung. Eine Mangelernährung lässt sich jedoch bei Übergewichtigen und bei Patienten, die unter Störungen des Wasserhaushaltes leiden, nicht sicher ausschließen. Daher sollte der BMI nie als einziger Parameter zur Beurteilung des Ernährungszustandes verwendet werden.
Im Hinblick auf den weiteren klinischen Verlauf wird insbesondere einem unbeabsichtigten Gewichtsverlust hohe prognostische Relevanz beigemessen. Bei jüngeren Erwachsenen ist eine ungewollte Gewichtsabnahme von 5 Prozent in drei Monaten bzw. 10 Prozent in sechs Monaten ernst zu nehmen. Bei älteren Menschen wird sogar jeder auffällige Gewichtsverlust als signifikant erachtet und sollte abgeklärt werden.
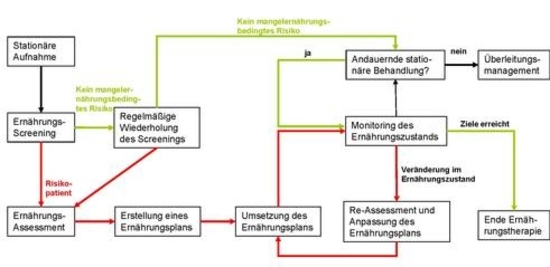
Unter Screening versteht man eine Reihenuntersuchung, die mittels schneller und einfacher Methodik bei allen Patienten zum Zeitpunkt des Arztbesuches oder der Krankenhausaufnahme durchgeführt werden kann (Abbildung 3). Dadurch sollen Patienten mit einem ernährungsbedingten Risiko oder bereits vorliegender Mangelernährung identifiziert und frühzeitig einer gezielten Maßnahme zugeführt werden, wie zum Beispiel der tiefer gehenden Erfassung des Ernährungszustandes (Assessment), der Erstellung eines Ernährungsplanes oder der Überweisung an eine Ernährungsfachkraft.
Klinischer Behandlungspfad
Bereits im Jahr 2003 legte der Europarat in seiner Resolution über die Verpflegung und Ernährungsversorgung in Krankenhäusern die Anforderungen an ein Ernährungs-Screening fest:
Die Bestimmung des ernährungsbedingten Risikos eines Patienten wird als der erste Schritt in der Behandlung der krankheitsbedingten Mangelernährung gesehen.
Das Ernährungs-Screenig sollte bereits bei Aufnahme in die Klinik erfolgen und regelmäßig während des Krankenhausaufenthaltes wiederholt werden.
Sowohl der Ernährungszustand als auch die Krankheitsschwere sollten beim Screening in Betracht gezogen werden.
Ebenfalls im Jahr 2003 wurden von der Europäischen Gesellschaft für Klinische Ernährung und Stoffwechsel (ESPEN) Leitlinien für das Screening auf ein mangelernährungsbedingtes Risiko veröffentlicht. Die genannten Screening-Instrumente sind schnell und sicher auch von medizinischem Assistenzpersonal durchzuführen. Sie wurden im Rahmen von Studien evaluiert und liegen auch in deutscher Übersetzung vor.
Empfohlene Screening-Instrumente:
- Malnutrition Universal Screening Tool (MUST)
- Nutritional Risk Screening (NRS)
- Subjective Global Assessment (SGA)
- Mini Nutritional Assessment (MNA)
Der MUST-Score wurde ursprünglich für den ambulanten Bereich entwickelt, wird jedoch mittlerweile auch wie der NRS und der SGA im stationären Bereich eingesetzt. Das MNA wurde für die Anwendung bei geriatrischen Patienten konzipiert. Voraussetzung für die Anwendung der Screening-Instrumente ist ein ansprechbarer Patient, der Auskunft zu seinem Gewichtsverlauf und der verzehrten Nahrungsmenge geben kann.
Trotz der einfachen Anwendung wird ein Screening auf Mangelernährung häufig nicht durchgeführt. So zeigen die Ergebnisse der nutritionDay-Studie, dass in Deutschland nur 29 Prozent der Stationen ein Screening durchführen. Dem gegenüber wird mehr als doppelt so häufig in den skandinavischen Ländern (67 Prozent) oder Großbritannien (über 90 Prozent) gescreent. Ein weiteres Ergebnis der nutritionDay-Studie ist, dass Patienten, die zu ihrem Gewichtsverlauf oder ihrer Nahrungszufuhr keine Auskunft geben konnten oder wollten, eine höhere Sterblichkeitsrate (Mortalität) aufwiesen. Diese Patienten sind also ebenfalls als Risikopatienten einzustufen.
Generell sollte bei Patienten, die im Ernährungs-Screening auffällig sind, ein weiterführendes Ernährungs-Assessment erfolgen (Abbildung 3). Liegt keine Mangelernährung vor, sollte das Screening in regelmäßigen Abständen wiederholt werden.
Die genaue Abklärung einer Mangelernährung ist die Voraussetzung für eine individuelle und gezielte Behandlung. Häufig ist zusätzlich zum Screening eine differenzierte medizinische Diagnostik notwendig, um die Mangelernährung näher zu charakterisieren und mögliche Ursachen festzustellen. Idealerweise erfolgt das Assessment in einem multidisziplinären Ernährungsteam. Das Assessment beinhaltet die Erhebung der Krankengeschichte, eine körperliche Untersuchung und wird durch zusätzliche Methoden in Abhängigkeit von der Fragestellung ergänzt.
Die Zielgrößen des Ernährungs-Assessments sind:
- Energie-und Nährstoffzufuhr: Summe an Energie und Nährstoffen, die dem Körper von außen über Lebensmittel, Getränke, Nährstoffkonzentrate (zum Beispiel Kohlenhydrat-, oder Eiweißkonzentrat, Vitaminsupplemente), Trinknahrung und/oder Produkte der
künstlichen Ernährung zugeführt werden.
- Energiebedarf: Energiemenge, die der Körper benötigt um seine lebensnotwendigen Körperfunktionen aufrechtzuerhalten, Nahrung zu verstoffwechseln und körperliche Aktivität auszuüben.
- Energiebilanz: Differenz zwischen Energiebedarf und Energiezufuhr. Liegt die Zufuhr unterhalb des Bedarfs, liegt eine negative Energiebilanz vor, die längerfristig in einer Gewichtsabnahme resultiert.
- Körperzusammensetzung: Anteil an Muskelmasse, Fettmasse und Wasser am Körpergewicht.
- Eiweißversorgung und Krankheitsaktivität: durch Messung spezifischer Blutwerte wie Serum-Albumin oder C-reaktives Protein.
- Funktionelle Größen, wie Handmuskelkraft, Spitzenfluss der Ausatemluft.
- Klinische Symptome (Tabelle 1)
Alle erfassten Parameter sollten dokumentiert werden und dienen als Grundlage für die Festlegung eines Ernährungsplanes. Idealerweise werden diese Parameter im Zeitverlauf überwacht und bei Bedarf in regelmäßigen Zeitabständen die Ernährungsversorgung angepasst.
Die Entstehung einer Mangelernährung wird meist von unterschiedlichen Faktoren geprägt. Bei stationär behandlungsbedürftigen Patienten liegt die Hauptursache meist in der Grunderkrankung, die über eine Vielzahl von Mechanismen die Nahrungsaufnahme, den Bedarf an Energie und Nährstoffen sowie die Verdauung und Aufnahme von Nährstoffen beeinflusst. Medikamente können zu Appetitverlust, Übelkeit und Erbrechen führen und die Aufnahme, den Transport und die Ausscheidung von Nährstoffen ungünstig beeinflussen. Ernährungszustand und Krankheitsschwere beeinflussen sich gegenseitig. Deshalb sollten die Ursachen einer Mangelernährung frühzeitig erfasst und behandelt werden.
Patientenbedingte Faktoren
- Verminderte Nahrungsaufnahme
- Erhöhter Energie- und Nährstoffbedarf
- Gestörte Nährstoffverwertung
- Interaktion von Nährstoffen und Medikamenten
Neben den Ursachen für eine Mangelernährung, die im Patienten und seiner Grunderkrankung begründet sind, gibt es organisatorische und strukturbedingte Faktoren, die das Erkennen und Behandeln einer Mangelernährung erschweren.
Organisatorische und strukturbedingte Faktoren
- Körpergröße und Körpergewicht werden nicht bestimmt
- Ernährungs-Screening / Ernährungs-Assessment wird nicht durchgeführt
- Fehlende Dokumentation der Nahrungszufuhr bei Risikopatienten
- Unterstützung bei der Nahrungs- und Flüssigkeitszufuhr wird nicht angeboten
- Ungeklärte Zuständigkeiten
- Unzureichende Ausbildung des Personals
- Schlechte Organisation der Speiseversorgung
In einer deutschen Studie bei 4080 Krankenhauspatienten wurde die pflegerische Versorgung in Abhängigkeit vom Ernährungszustand untersucht. 32 Prozent der Patienten im Krankenhaus benötigten täglich pflegerische Unterstützung bei der Nahrungs- und Flüssigkeitsaufnahme. Nur 18 Prozent der Patienten mit einem mittleren und 35 Prozent der Patienten mit einem hohen Ernährungsrisiko erhielten Pflegeinterventionen im Sinne von „Vorbeugen und/ oder Beheben von Ernährungs− und/ oder Flüssigkeitsdefiziten“ nach der Pflegeabhängigkeitsskala. Auch ernährungsmedizinische Interventionen werden nur zögerlich eingesetzt. So zeigte die nutritionDay Studie, dass mehr als die Hälfte der Patienten, die weniger als ein Viertel ihrer Mahlzeit verzehrten, keine zusätzliche Ernährungsintervention in Form von Zuatznahrung oder künstlicher Ernährung erhielten. Nur 25 Prozent der Patienten, die nicht essen konnten oder durften, wurden mittels künstlicher Ernährung versorgt.
Welche Ursachen zu einer unzureichende Ernährungsversorgung von stationären Patienten aus Sicht des Personals (Ärzte und Pflegekräfte) führen, untersuchte eine norwegische Arbeit. Als häufigste Ursache wurde fehlendes Wissen genannt in Hinblick auf:
- Erkennen von Patienten, die eine Ernährungstherapie benötigen (25 Prozent der Befragten);
- Methoden, um Mangelernährung festzustellen (39 Prozent der Befragten);
- Berechnung des Energiebedarfs (53 Prozent der Befragten) und
- Kenntnis der Leitlinien für klinische Ernährung (66 Prozent der Befragten).
Ein Fragebogen, mit dem die Sicht von 764 Patienten auf die Ernährungsversorgung im Krankenhaus erfasst wurde, ließ folgende Hindernisse deutlich werden:
- Hunger nannten 30 Prozent der Befragten
- Körperliche Barrieren (z. B. unbequeme Sitzposition beim Essen, Lebensmittel und Getränke außerhalb der Reichweite) nannten 24 Prozent der Befragten,
- organisatorische Hindernisse (unflexibles Bestellsystem, unpassende Essenszeiten) nannten 29 Prozent der Befragten,
- fehlende Menüwahl nannten 24 Prozent der Befragten
- schlechte Lebensmittelqualität 21 Prozent der Befragten
Die Folgen einer Mangelernährung sind vielfältig und gehen für den Patienten mit einer schlechteren Lebensqualität und einer ungünstigen Prognose einher. Sie reichen von gestörter Immunfunktion und Wundheilung, erhöhter Komplikationsrate, langsamerer Genesung, längerer Liegezeit und häufigerer stationärer Wiederaufnahme bis hin zu erhöhter Morbidität und Mortalität. Damit entstehen höhere Kosten für die Krankenversorgung, die das Gesundheitssystem belasten.
Folgen der Mangelernährung
- Verschlechterung der Lebensqualität
- Erhöhung der Komplikationsrate
- Verlängerung der Liegezeit
- Erhöhung der Mortalität
- Anstieg der Kosten
Zur Frage der Komplikationsrate bei mangelernährten Patienten liegen die Ergebnisse einer europaweiten Studie an über 5000 Patienten in 26 Krankenhäusern vor. Es wurde gezeigt, dass Patienten mit einem Risiko für eine Mangelernährung fast dreimal häufiger Komplikationen im Laufe ihres Krankenhausaufenthaltes erleiden, als gut ernährte Patienten (31 Prozent im Vergleich zu 11 Prozent). Dies gilt sowohl für infektiöse Komplikationen, wie zum Beispiel Lungenentzündung und bakterielle Darminfektionen, als auch für nicht-infektiöse Komplikationen, wie zum Beispiel Druckgeschwüre und Blutungen im Magen-Darm-Trakt.
Neben der Komplikationsrate ist auch die Liegezeit von mangelernährten Patienten aufgrund der höheren Morbidität verlängert. Eine Auswertung von acht Studien mit insgesamt 13 330 Patienten ergab eine Liegezeit von 17,2 Tagen für Patienten mit Mangelernährung im Vergleich zu 9,7 Tagen für Patienten mit normalem Ernährungszustand. Auch die deutsche Mangelernährungsstudie zeigte im Mittel eine um 42 Prozent längere Liegezeit bei mangelernährten Patienten.
Ein Zusammenhang zwischen Mangelernährung und Mortalität ist nicht nur für verschiedene chronische Erkrankungen beschrieben, wie zum Beispiel chronische Lebererkrankungen, Nierenversagen im Endstadium, Tumorerkrankungen oder chronisch obstruktive Lungenerkrankung, sondern auch für intensivpflichtige Patienten. In der nutritionDay Studie waren ein Body Mass Index unter 18,5 kg/m² und eine niedrige Nahrungszufuhr im Krankenhaus oder in der Vorwoche unabhängige Risikofaktoren für die 30-Tage-Mortalität im Krankenhaus. Das Risiko zu sterben war für Patienten, die nur ein Viertel ihrer Portionen aßen, verdoppelt, für Patienten, die nichts aßen, sogar verdreifacht.
Die Auswirkungen einer Mangelernährung sind nicht nur für den Einzelnen erheblich. Sie haben auch ökonomische Folgen und belasten damit das Gesundheitssystem. Die Behandlungskosten eines mangelernährten Patienten liegen rund 20 Prozent über dem Mittel der Diagnosis Related Groups (DRG). Gleichzeitig ist eine routinemäßige Erfassung und Dokumentation der Mangelernährung bei einem Viertel der mangelernährten Patienten mit einer Erhöhung der Vergütungen nach dem DRG-Fallpauschalensystem verbunden. Diese Daten zeigen, wie wichtig auch aus ökonomischer Sicht die Ermittlung des mangelernährungsbedingten Risikos ist.
Das gesundheitsökonomische Problem der Mangelernährung wird in den nächsten Jahren steigen, wenn keine Gegenmaßnahmen ergriffen werden. Eine Hochrechnung der Kostenentwicklung durch Mangelernährung ergab eine Kostensteigerung von 9 Mrd. € im Jahr 2003 auf 11 Mrd. € im Jahr 2020. Grundlage dazu waren Daten zur Häufigkeit der Mangelernährung, der Verlängerung der Liegezeit und der erhöhten Komplikationsraten.
Etablierung eines klinischen Behandlungspfades
Da die Betreuung von mangelernährten Patienten idealerweise multiprofessionell erfolgen soll, ist es sinnvoll, die Einzelschritte der Behandlung und die Zuständigkeiten in Form eines klinischen Behandlungspfades für die Einrichtung zu definieren
Der Klärung von Schnittstellen, zum Beispiel zwischen Station und Küche, kommt dabei eine besondere Rolle zu.
Klinischer Behandlungspfad
- Ernährungs-Screening bei Aufnahme
- Ernährungs-Assessment bei Risikopatienten
- Frühzeitige Erstellung und Umsetzung eines Ernährungsplans
- Regelmäßige Überwachung des Ernährungszustandes und gegebenenfalls Anpassung des Ernährungsplans
- Bei Entlassung Weitergabe von Informationen zu Ernährungszustand und
Ernährungstherapie an den behandelnden Arzt
Der klinische Behandlungspfad beginnt mit dem Screening auf Mangelernährung bei jedem neu aufgenommenen Patienten. Bei Risikopatienten folgt das Assessment des Ernährungszustandes und die Erstellung und Umsetzung eines Ernährungsplans. Dieser ermöglicht eine individuelle, bedarfs- und bedürfnisorientierte Speisenauswahl auf der Grundlage des Rationalisierungsschemas und beinhaltet weitere therapeutische Maßnahmen, wie zum Beispiel ein Schlucktraining. Die regelmäßige Überwachung des Ernährungszustandes zum Beispiel durch Gewichtskontrolle, Dokumentation der Nahrungszufuhr und Berechnung der Energiebilanz erlaubt die Anpassung des Ernährungsplans im weiteren Verlauf der Erkrankung. Bei Verlegung oder Entlassung des Patienten ist eine Weitergabe der Informationen zum Ernährungszustand und der durchgeführten ernährungstherapeutischen Maßnahmen, zum Beispiel als Anlage zum Arztbrief unerlässlich.
Obwohl in den Leitlinien der DGEM die Etablierung von Ernährungsteams in Krankenhäusern empfohlen wird, gab es in Deutschland im Jahr 2004 nur in knapp drei Prozent der Krankenhäuser ein solches Team, bestehend aus einem Arzt und einer weiteren Fachkraft wie Pflege- oder Ernährungsfachkraft oder Apotheker.
Eine positive Entwicklung zur Qualitätsverbesserung im Bereich der Pflege stellt der im Jahr 2008 entwickelte und 2016 überarbeitete nationale Expertenstandard „Ernährungsmanagement zur Sicherstellung und Förderung der oralen Ernährung in der Pflege“ des Deutschen Netzwerk für Qualitätsentwicklung in der Pflege (DNQP) dar. Darin wird der pflegerische Beitrag am Ernährungsmanagement aufgezeigt.
Stufenschema Ernährungstherapie nach L. Valentini. Aktuel Ernahrungmed 2013; 38: 97-111
Lebensmittelauswahl, Anreicherung von Speisen und künstliche Ernährung
An das Essen im Krankenhaus werden unterschiedliche Ansprüche gestellt. Während der Patient eine bedarfs- und bedürfnisgerechte Auswahl an geschmackvollen Speisen und Getränken erwartet, stehen für die Pflegekräfte definierte Arbeitsabläufe in der Essensbestellung und -ausgabe bei möglichst geringem Arbeitsaufwand im Vordergrund. Die Verwaltung ist an einer kosteneffizienten Versorgung interessiert, die die Mitarbeiter der Küche oder der Caterer umsetzen müssen. Der Arzt wiederum verordnet die Kostform und setzt die Ernährung als präventivmedizinisches oder therapeutisches Instrument auf Grundlage von Leitlinien und Standards ein. Eine gezielte Ernährungsintervention ist immer eine individuelle Therapie, die die vorhandenen Defizite, die medizinischen Möglichkeiten und den Wunsch des Patienten berücksichtigt.
Stufenschema der Ernährungstherapie
- Ernährungsberatung, individuelle Wunschkost, Unterstützung bei der Nahrungszufuhr, kleine, häufige Mahlzeiten, Einsatz von Hilfsmitteln
- Anreicherung der Nahrung durch geänderte Rezepturen, Anreicherung von Speisen und Getränken mit Nährstoffkonzentraten (zum Beispiel Kohlenhydrat-, oder Eiweißkonzentrat)
- Trinknahrung
- Künstliche Ernährung
Die ernährungstherapeutischen Maßnahmen folgen einem Stufenschema. Bei Patienten, die normal essen können, steht an erster Stelle immer die Optimierung der Energie- und Nährstoffzufuhr durch das Angebot einer Wunschkost, die individuell auf die Bedürfnisse und den Bedarf des Patienten zugeschnitten ist. Sie kann zum Beispiel fünf oder mehr kleine Mahlzeiten über den Tag verteilt enthalten, basierend auf Lebensmitteln mit hoher Energie- und Nährstoffdichte wie Vollmilchprodukte. Die Ernährungstherapie beinhaltet Rezepturen, bei denen Speisen wie Cremesuppen oder Milchshakes mit Pflanzenöl, Sahne, Butter, Maltodextrin oder Eiweißkonzentrat angereichert werden. Untersuchungen zeigen, dass durch diese Maßnahmen die Energie- und Nährstoffzufuhr signifikant verbessert werden können. Ein ausgeprägter Mangel an Vitaminen und/oder Mineralstoffen sollte durch entsprechende Ergänzung behandelt werden.
Erst wenn diese Maßnahmen nicht greifen oder die Erkrankung des Patienten es nicht anders zulässt, sollte die Gabe von Zusatznahrung in Form von Trinknahrung erwogen werden. Der therapeutische Nutzen von Trinknahrung ist im Hinblick auf die Komplikationsrate und auf die Mortalität in vielen Studien für unterschiedliche Krankheitsbilder nachgewiesen.
Ist die Ernährung auf natürlichem Wege nicht möglich, wird vom Arzt die Indikation für eine künstliche Ernährung gestellt. Dabei wird prinzipiell der Magen-Darm-Trakt benutzt, wenn dieser funktionsfähig ist. Hinweise zur Indikationsstellung, Durchführung und dem Nutzen einer künstlichen Ernährung sowie ethische Gesichtspunkte sind in den Leitlinien der DGEM zusammengefasst.